
Malattie della pelle
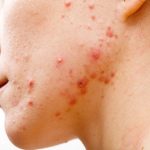
L'acne è un'infiammazione delle unità pilosebacee di alcune aree (viso, tronco e raramente i glutei) che compare più frequentemente durante l'adolescenza e si manifesta con comedoni aperti (punti neri) o chiusi (punti bianchi), papule (lesioni rosse), pustole (lesioni giallastre), noduli o cisti, questi ultimi dolorosi.
In tutte le forme possono residuare cicatrici puntiformi, depresse o rilevate, talvolta cheloidi. L'acne può persistere anche nella donna adulta, con o senza cicli mestruali irregolari, costituendo un'indicazione alla ricerca di disturbi ormonali e sindrome dell'ovaio policistico.
Trattamenti dell'acne attiva:
- Farmaci topici
- Antibiotici locali e orali
- Estrogeni orali associati a progesterone o antiandrogeni
- Isotretinoina orale
- Terapia Fotodinamica (PDT)
- PRX-T33 ®
- Luce Intensa Pulsata Medicale
Trattamenti per correggere le cicatrici d'acne:
- Microneedling
- Fotoneedling
- Filler con Acido ialuronico
- Correzione chirurgica: autotrapianto cutaneo, “subcision”, elevazione chirurgica, microescissione chirurgica
- Iniezione intralesionale di corticosteroidi, per le cicatrici ipertrofiche e cheloidi.
- Laserterapia – Resurfacing ablativo e non ablativo
- Dermoabrasione
- Peeling Chimico
- PRX-T33 ®
Gli angiomi rubino sono molto comuni e si presentano come lesioni vascolari rilevate, come papule di colore rosso vivo o violaceo, di dimensioni pari a circa 3 mm. Sono localizzati prevalentemente al tronco e sono asintomatici. Appaiono solitamente attorno ai 30 anni e possono aumentare di numero con l'avanzare dell'età. Non hanno alcun significato clinico e rappresentano esclusivamente un problema estetico.
Lo spider angioma (o nevus aracneus o spider teleangectasia) è una lesione molto frequente che si presenta come un insieme di capillari dilatati che si distribuiscono a raggiera a partire da una piccola arteria centrale (punto rosso centrale rilevato). Ha un diametro di circa 1,5cm ed è solitamente unico. La localizzazione più frequente è al viso, agli avambracci e alle mani. Le donne sono più colpite e può essere osservato in soggetti sani oppure in associazione a condizioni di iperestrogenismo, come la gravidanza, o in pazienti sottoposti a terapia con estrogeni (contraccettivi orali) o in pazienti affetti da epatite virale o cirrosi alcolica.
Trattamenti per eliminare gli angiomi:
- Diatermocoagulazione
- Laser CO2
- Laser Capillari viso
- Luce Intensa Pulsata Medicale
Il carcinoma basocellulare è un tumore cutaneo di natura epiteliale non melanoma e rappresenta la forma più comune di patologia tumorale che l'uomo possa sviluppare nel corso della sua esistenza. Nel 90% dei casi la causa principale è l’eccessiva e cronica esposizione al sole o ai raggi ultravioletti. Nel restante 10% le cause sono da ricercare nella condizione genetica (forma familiare) o nell’uso di trattamenti con farmaci immunosoppressori. Le aree cutanee fotoesposte (volto, orecchie, collo, cuoio capelluto e dorso) sono quelle interessate con maggior frequenza dalla neoplasia. È un tumore localmente invasivo, potenzialmente aggressivo e distruttivo, ma ha una limitata capacità di metastasi.
Esistono cinque forme cliniche di carcinoma basocellulare: nodulare, ulcerativo, sclerodermiforme (cicatriziale), superficiale e pigmentato. La diagnosi corretta è posta clinicamente da un dermatologo esperto e confermata istologicamente, se necessario. Un’altro esame diagnostico semplice, rapido e poco costoso è l’esame citologico che può essere di notevole ausilio nella diagnosi differenziale con altre neoformazioni cutanee. La sua applicazione negli epiteliomi basocellulari è caratterizzata da notevole sensibilità e specificità.
Trattamenti per eliminare i basaliomi (da valutare in base alla forma clinica e alla sede della lesione):
- Terapia Fotodinamica (PDT)
- Asportazione chirurgica
- Chirurgia Micrografica di Mohs
- Crioterapia
- Radioterapia
- Chemioterapia locale
La cheratosi attinica o cheratosi solare è una lesione precancerosa dovuta ad un'eccessiva e cronica esposizione solare o ai raggi ultravioletti e che rappresenta il primo passo nello sviluppo del cancro della pelle non melanoma. Si manifesta come lesioni singole o multiple, distinte, secche, ruvide, con squame aderenti, del colore della cute normale, giallastre o brune, che compaiono nelle sedi cutanee abitualmente fotoesposte (volto, orecchie, testa, collo, dorso delle mani, avambracci e labbra), sopratutto negli individui di pelle chiara.
Trattamento ideale per la Cheratosi Attinica:
- Terapia Fotodinamica (PDT)
 La cheratosi seborroica (conosciuta come verruca seborroica, anche se il termine è confondente, poiché non è contagiosa come la verruca virale) si tratta di una crescita anormale dell'epidermide, che si manifesta come una lesione brunastra o grigiastra, più o meno rilevata sul piano della cute, dalla superficie verrucosa e ruvida, a volte desquamante. Tendono a crescere nel tempo e raramente possono provocare prurito. Compaiono solitamente dopo i 30 anni e possono essere isolate o diffuse, soprattutto al tronco e al volto. A volte, per le loro dimensioni ed aspetto, preoccupano il paziente.
La cheratosi seborroica (conosciuta come verruca seborroica, anche se il termine è confondente, poiché non è contagiosa come la verruca virale) si tratta di una crescita anormale dell'epidermide, che si manifesta come una lesione brunastra o grigiastra, più o meno rilevata sul piano della cute, dalla superficie verrucosa e ruvida, a volte desquamante. Tendono a crescere nel tempo e raramente possono provocare prurito. Compaiono solitamente dopo i 30 anni e possono essere isolate o diffuse, soprattutto al tronco e al volto. A volte, per le loro dimensioni ed aspetto, preoccupano il paziente.
Le cause della sua comparsa sono sconosciute, ma esiste una familiarità anche per il loro numero e la loro localizzazione. Non vi sono correlazioni con l'esposizione solare.
Le cheratosi seborroiche sono delle crescite benigne e si asportano per motivi estetici o funzionali (quando sfregano o danno prurito).
Trattamenti per eliminare le chetatosi seborroiche:
- Diatermocoagulazione
- Laserterapia (Laser CO2)
La rosacea è una malattia infiammatoria cronica della pelle, associata ad aumentata reattività dei capillari del viso che porta alla comparsa di un arrossamento intenso e cronico, soprattutto sulle guance e/o sulle ali del naso. È una affezione comune che si manifesta prevalentemente nelle donne dai 30 ai 50 anni, con cute chiara, sensibile e facilmente irritabile.
Le cause possono essere riportate ad uno stato di fragilità dei capillari, costituzionale o acquisita. Su questa condizione di base influiscono svariati fattori come l'esposizione eccessiva alle radiazioni solari, al caldo o al freddo, le brusche variazioni di temperatura, l'assunzione di liquidi caldi, cibi piccanti, bevande alcoliche; fattori neuro-vegetativi come digestione difficile e stipsi; fattori ormonali ed emozionali.
La rosacea può manifestarsi in quattro stadi evolutivi:
- Diatesi della rosacea: episodici arrossamenti del volto ("flushing")
- Stadio I: arrossamento persistente del volto con teleangectasie (sottile rete di capillari rosso-violacea visibile attraverso l'epidermide), conosciuto come couperose.
- Stadio II: arrossamento persistente, teleangectasie, papule e pustole, assumendo un aspetto che somiglia all'acne.
- Stadio III: arrossamento persistente, teleangectasie, papule, pustole, con formazione di noduli e gonfiore del viso.
Oltre ai problemi di pelle, la rosacea può provocare manifestazioni oculari (occhi "rossi" dovuti a blefarite, congiuntivite e cheratite).
Trattamenti per la couperose-rosacea:
- Farmaci locali e antibiotici orali
- Isotretinoina orale (in casi gravi)
- Luce Intensa Pulsata Medicale - per trattare le teleangectasie
- Laserterapia (Laser capillari viso) - per trattare i capillari
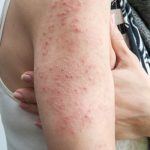 I termini eczema e dermatite sono usati in modo intercambiabile, indicando un quadro di reazione infiammatoria polimorfa che interessa epidermide e derma.
I termini eczema e dermatite sono usati in modo intercambiabile, indicando un quadro di reazione infiammatoria polimorfa che interessa epidermide e derma.
Dermatite da contatto è il termine generico con cui si definiscono reazioni infiammatorie dovute a sostanze che vengono in contatto con la cute. La dermatite da contatto si manifesta con rossore, gonfiore e vescicole nei casi acuti e con secchezza, screpolatura, desquamazione, fissurazioni e rossore nei casi cronici.
La dermatite da contatto irritativa è causata dall'esposizione della cute ad agenti chimici o fisici in grado di irritare la pelle in modo acuto o cronico. Le mani sono la sede più comunemente colpita.
La dermatite da contatto allergica è causata da una nuova esposizione a una sostanza nei confronti della quale un individuo si è sensibilizzato previamente. Gli allergeni possono essere presenti nei gioielli, prodotti per la cura personale, nei farmaci topici, piante, prodotti casalinghi e altri.
La Dermatite atopica è una malattia cutanea recidivante di tipo acuto o cronico, che compare solitamente nell'infanzia ed è caratterizzata principalmente da secchezza cutanea, prurito e rossore, con predilezione per le fosse antecubitali e poplitee, collo e faccia. È spesso associata a una storia personale o familiare di dermatite atopica, rinite allergica e asma.
Trattamenti disponibili per gli eczemi/dermatiti:
- Identificazione e rimozione dell'agente patogeno
- Farmaci locali e orali in base al tipo e gravità delle lesioni
- Fototerapia con UVA-UVB
- Fotochemioterapia PUVA
- Immunosoppressori orali
 Il fibroma peduncolato (o fibroma molle, fibroma pendulo, acrochordon) è un papilloma peduncolato (polipo) molto comune, di consistenza molle, del colore della cute normale, bruno o bruno scuro, solitamente assottigliata alla base e di dimensioni variabili da più di 1mm a 10mm. Si sviluppano sia negli uomini che nelle donne e nei pazienti obesi ed è localizzato più spesso alle pieghe (ascellari, sottomammarie, inguinali), al collo e alle palpebre.
Il fibroma peduncolato (o fibroma molle, fibroma pendulo, acrochordon) è un papilloma peduncolato (polipo) molto comune, di consistenza molle, del colore della cute normale, bruno o bruno scuro, solitamente assottigliata alla base e di dimensioni variabili da più di 1mm a 10mm. Si sviluppano sia negli uomini che nelle donne e nei pazienti obesi ed è localizzato più spesso alle pieghe (ascellari, sottomammarie, inguinali), al collo e alle palpebre.
È solitamente asintomatico, ma può divenire dolente in seguito a un trauma o a una torsione e possono staccarsi dalla pelle quando si impigliano nelle catenine o nei colletti, nei reggiseni e negli indumenti in genere. Con il passare del tempo le lesioni tendono a ingrandirsi e ad aumentare di numero, soprattutto durante la gravidanza. La causa della loro presenza è sconosciuta, ma esiste una predisposizione genetica ed ereditaria. Trattamenti per eliminare i fibromi:
- Diatermocoagulazione
- Laserterapia (Laser CO2)
È un tumore della pelle molto aggressivo che deriva dalla trasformazione maligna dei melanociti, cellule della pelle responsabili della produzione di melanina, un pigmento che dà colore alla pelle e che protegge dagli effetti dannosi dei raggi solari.
I melanomi possono comparire su cute sana (70% dei casi) oppure insorgere su un nevo o neo preesistente (30% dei casi). Lo strumento più importante per vincere questa malattia è riconoscere in fase precoce il melanoma attraverso l’esame obiettivo completo della pelle. In questo modo il tumore può essere eliminato chirurgicamente, evitando il rischio che possa diffondersi ai linfonodi e agli organi interni come polmoni, cervello ed altri.
L’incidenza di questo tumore è in aumento in tutto il mondo e negli ultimi 10 anni è raddoppiata. Colpisce soprattutto gli adulti tra 30 - 50 anni e le donne sono più colpite.
Tutti possono sviluppare questa patologia, ma il rischio è maggiore in presenza di uno o più tra i seguenti fattori:
- storia familiare di melanoma in genitori, figli e fratelli
- storia personale di melanoma precedente
- eccessiva esposizione al sole o alle lampade abbronzanti senza l’adeguata protezione.
- pelle chiara, con presenza di lentiggini, capelli biondi o rossi e occhi chiari
- precedenti ustioni solari, soprattutto prima dei 14 anni
- presenza di numerosi nei (> 50)
- presenza di nevi atipici (> 5) di diametro superiore a 5mm e di forma irregolare
- presenza di nevi congeniti di grandi dimensioni
- sindrome del nevo melanocitario atipico
Esistono quattro tipi principali
- melanoma a diffusione superficiale (70% dei casi)
- melanoma nodulare (15% dei casi) - è il tipo più aggressivo.
- melanoma tipo lentigo maligna (5% dei casi)
- melanoma acrolentigginoso (5 a 10% dei casi)
Il cambiamento nell’aspetto di un neo o la comparsa di un nuovo neo sono i sintomi a cui dobbiamo stare più attenti.
Quando si controlla un neo sulla pelle si deve tener presente la regola dell’ABCDE. La presenza di una o più caratteristiche tra quelle sotto elencate, fa sospettare al paziente la presenza di un melanoma e, di conseguenza, indica la necessità di sottoporsi ad una mappatura presso uno specialista dermatologo.
- A come Asimmetria: neo formato da due metà diverse tra loro.
- B come Bordi: presenza di un neo con bordi irregolari e frastagliati.
- C come Colore: neo molto scuro o non uniforme in cui siano comparse variazioni di colore.
- D come Dimensione: neo con diametro superiore a 6 millimetri.
- E come Evoluzione: un neo che ha modificato il suo aspetto iniziale, per forma, dimensioni o se ha sanguinato spontaneamente senza che ci siano stati traumi.
- Evitare l’esposizione eccessiva al sole sin dall’età infantile, soprattutto nelle ore più calde e se si ha la pelle chiara.
- Usare le creme con fattore protettivo adeguato al proprio tipo di pelle e applicare ogni 3 ore durante l’esposizione solare.
- Evitare l’uso frequente delle lampade abbronzanti.
- Controllare periodicamente i propri nei, e se necessario, sottoporsi regolarmente a visite specialistiche dermatologiche.
Il dermatologo valuta quali fattori di rischio presenta il paziente ed effettua un esame clinico completo di tutta la superficie corporea, compresi il cuoio capelluto, le mucose e gli spazi interdigitali dei piedi con l’ausilio del dermatoscopio e della videodermatoscopia, effettuando una vera e propria mappatura dei nei
La diagnosi di certezza di una lesione sospetta è realizzata tramite asportazione chirurgica ed esame istologico.
La prognosi può essere sia eccellente sia grave, secondo che il tumore sia diagnosticato in fase precoce o tardiva e siano presenti o no metastasi linfonodi e/o negli organi interni.
- Asportazione chirurgica con margine appropriato
- Identificazione del linfonodo “sentinella” in alcuni casi ed eventuale asportazione chirurgica dello stesso e di altri linfonodi.
- Radioterapia
- Chemioterapia
- Trattamenti con farmaci immunoterapici
- Trattamenti con farmaci mirati contro mutazioni specifiche del DNA delle cellule tumorali.
 Il melasma (o cloasma, o maschera gravidica) è un'iperpigmentazione acquisita, di colore bruno chiaro o bruno scuro, che compare nelle aree esposte (più spesso il volto) prevalentemente nelle donne ed è provocata dall'esposizione alla luce solare. Può essere associato a gravidanza, ad assunzione di contraccettivi orali o di altri farmaci, oppure essere idiopatico, cioè senza causa apparente.
Il melasma (o cloasma, o maschera gravidica) è un'iperpigmentazione acquisita, di colore bruno chiaro o bruno scuro, che compare nelle aree esposte (più spesso il volto) prevalentemente nelle donne ed è provocata dall'esposizione alla luce solare. Può essere associato a gravidanza, ad assunzione di contraccettivi orali o di altri farmaci, oppure essere idiopatico, cioè senza causa apparente.
Anche se si tratta di un problema strettamente estetico, esso arreca notevole disturbo sia agli uomini sia alle donne, sopratutto nei soggetti con colore della cute bruno o con buona capacità di abbronzarsi.
Trattamento per il Melasma:
- Schermi solari opachi
- Creme a base di sostanze schiarenti
- PRX-T33 ®
- Peeling Chimico
- Laserterapia
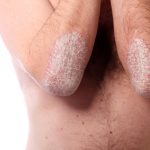
La psoriasi, che colpisce circa 2% della popolazione nei Paesi occidentali, è una malattia cutanea con molteplici espressioni cliniche; tuttavia, la forma più frequente è la psoriasi volgare, che si manifesta sotto forma di placche e papule di colore rosso opaco coperte da squame biancastre, recidivanti, a volte pruriginose, ad andamento cronico.
Le manifestazioni cliniche variano negli individui colpiti: alcuni presentano solo poche placche localizzate (preferenzialmente sui gomiti, ginocchia, regione sacrale, capillizio, palme, piante e unghie), altri un interessamento cutaneo diffuso. Certi fattori sono importanti nello scatenamento delle lesioni come il trauma fisico, alcuni farmaci e infezioni, l'assunzione di alcol e principalmente lo stress emotivo.
Trattamenti per la psoriasi (in base al tipo di psoriasi, all'età e all'estensione delle lesioni) in monoterapia, terapia combinata o a rotazione:
- Farmaci locali (corticosteroidi, analoghi della vitamina D)
- Idratazione cutanea
- Fotochemioterapia PUVA
- Fototerapia UVB a banda stretta
- Retinoidi orali
- Terapia sistemica con methotrexate, ciclosporina
- Farmaci biologici
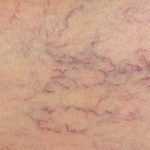
I capillari o teleangectasie sono uno degli inestetismi più diffusi e comuni che interessano il viso, soprattutto nelle donne, ma anche negli uomini.
In realtà, non si tratta di "capillari" veri e propri bensì di un reticolo costituito da piccole vene dilatate, di diametro compreso tra 0,1 e 1 mm, che divengono visibili oltre lo strato più superficiale della pelle. I veri capillari sono in realtà molto più sottili e non si vedono ad occhio nudo. Le teleangectasie possono avere un aspetto lineare o di arborescenze sinuose (a rete) e sono di colore rosso vivo o rosso-bluastro.
Per spiegare la dilatazione dei piccoli vasi sanguigni e la conseguente formazione di teleangectasie sono state indicate come cause: il fenomeno di photoaging e l'invecchiamento fisiologico della cute, con atrofia dei tessuti dermici; processi infiammatori (rosacea, dermatite da radiazioni); collagenopatie (sclerosi sistemica, lupus eritematoso, dermatomiosite); trattamenti cronici con steroidi sistemici ma anche topici sul volto, con atrofia della cute; cause ereditarie con fragilità del sistema capillare e fattori ormonali (menopausa, gravidanza o l’utilizzo della pillola anticoncezionale).
Trattamenti per eliminare i capillari dilatati:
- Laserterapia (Laser capillari viso)
- Luce Intensa Pulsata Medicale
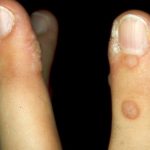 Le verruche rappresentano un’infezione virale dovuta ai virus del papilloma umano (HPV). Sono lesioni epidermiche di natura benigna che si presentano come delle escrescenze carnose, con vari gradi di ipercheratosi superficiale e che crescono sia sulla pelle che sulle mucose.
Le verruche rappresentano un’infezione virale dovuta ai virus del papilloma umano (HPV). Sono lesioni epidermiche di natura benigna che si presentano come delle escrescenze carnose, con vari gradi di ipercheratosi superficiale e che crescono sia sulla pelle che sulle mucose.
Il virus delle verruche è autoinoculabile. La trasmissione dell'infezione si verifica per lo più per via diretta cioè, toccando le verruche altrui, oppure attraverso il contatto con le squame della verruca che cadono in zone umide (piscine, saune). I bambini in età scolare ed i giovani adulti sono i più colpiti dalle verruche volgari e plantari. È dimostrato che, sia l'insorgenza che il decorso dell'infezione, appaiono in stretto rapporto con lo stato immunitario del soggetto.
L'altra possibilità di contagio riguarda le verruche genitali e rientra nelle malattie sessualmente trasmesse. Avviene per contatto venereo, generando i cosiddetti condilomi acuminati o creste di gallo.
Le verruche volgari (verruche comuni) sono papule di consistenza dura, ipercheratosiche, isolate o diffuse, che compaiono principalmente sulle mani, piedi, periungueali e ginocchia.
Le verruche plantari sono placche rugose, ipercheratosiche, singole o multiple, isolate o confluenti (a “mosaico”) sulla pianta dei piedi, che possono essere notevolmente dolorose.
Le verruche piane sono piccole papule appena in rilievo, di colore della pelle normale o bruno pallido, dalla superficie liscia e che possono essere isolate o confluenti. Compaiono principalmente sul viso, dorso delle mani, sulle braccia e superfici anteriori delle gambe.
Le verruche possono regredire spontaneamente, ma anche persistere per diversi anni se non trattate.
Trattamenti per eliminare le verruche virali:
- Impiego di cheratolitici
- Impiego di immunomodulatori
- Crioterapia
- Diatermocoagulazione
- Laserterapia (Laser CO2)
- Terapia Fotodinamica (PDT) - verruche plantari multiple o a mosaico
Recapiti ed orari
Medico Chirurgo specialista in Dermatologia e Venereologia, esperto in Medicina Estetica ed Angiologia
Via Como, 73 - 30027 San Donà di Piave (VE)
Orario di apertura su appuntamento:
Siamo raggiungibili telefonicamente dal Martedì al Giovedì dalle ore 9:00 alle ore 19:00. In ambulatorio si accede solo su appuntamento.
Per fissare un appuntamento si deve contattare la segreteria allo 0421631838
